Методи встановлення всіх видів ін'єкцій. Ускладнення при внутрішньовенних ін'єкціях. Куди подіти шприци та кульки після ін'єкції
Ціль: лікувальна
Показання: призначення лікаря
Місця проведення: вени ліктьових згинів та кистей
Необхідна умова: маніпуляція проводиться у процедурному кабінеті поліклініки або стаціонару.
Оснащення:
- Мило
- індивідуальний рушник
- рукавички пилочка для розкриття ампул
- необхідні лікарські препарати стерильний лоток для шприца ватні кульки в 70% спирті шкірний антисептик
- стерильний одноразовий шприц 10-20 мл
- голка 09x40, 08x30 або 08х40
- стерильний пінцет у стерильній пелюшці (або серветці) клейончаста подушка
- венозний джгут
- серветка або одноразова пелюшка
- аптечка «Анти-ВІЛ»
- стерильна ганчір'я
- ємності з дезрозчином (3%, 5%)
- мішок для брудної білизни
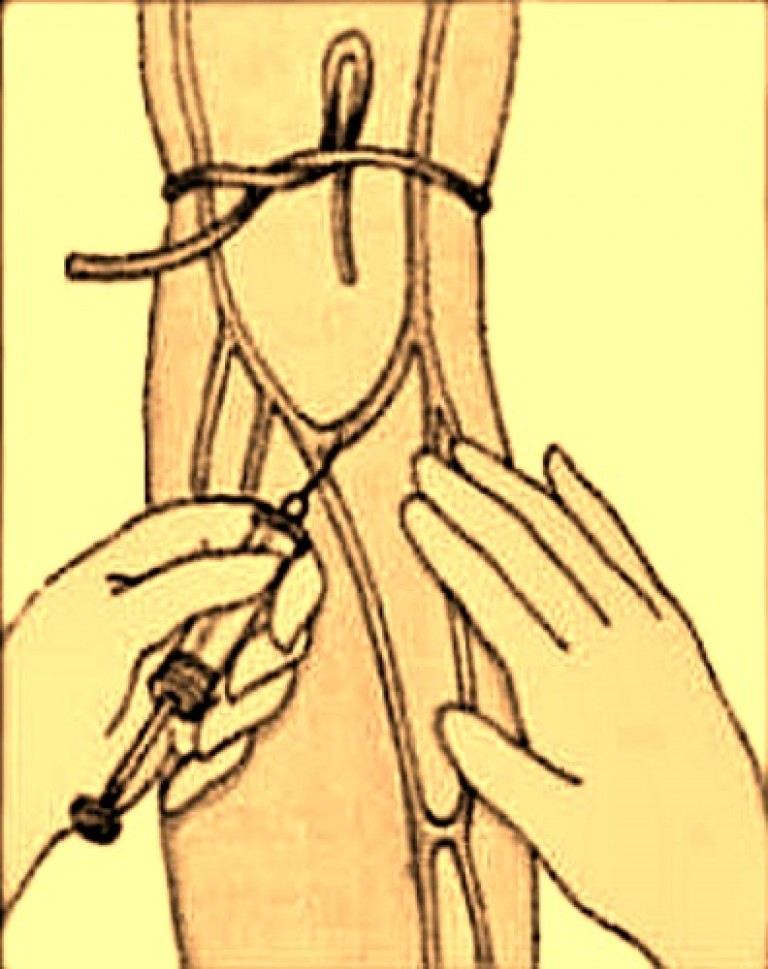
Техніка виконання внутрішньовенної ін'єкції:
1.Вимийте руки з милом, висушіть індивідуальним рушником, обробіть шкірним антисептиком;
2.Перевірте термін придатності та герметичність упаковки шприца. Розкрийте упаковку, зберіть шприц і викладіть в стерильний брунькоподібний лоток; 7
3.Перевірте назву, термін придатності, фізичні властивості та дозування лікарського препарату. Звірте з листком призначення;
4.Візьміть стерильним пінцетом 2 ватні кульки зі спиртом і скиньте їх у долоні. Обробіть і розкрийте ампулу;
5.Наберіть у шприц потрібну кількість лікарського препарату;
6.Скиньте захисний ковпачок з голки та порожню ампулу в лоток для відпрацьованого матеріалу (крім ампул від сильнодіючих та наркотичних лікарських засобів);
7.Покладіть шприц у стерильний лоток;
8.Покладіть у стерильний лоток з боку поршня стерильні ватяні кульки (не менше 4 штук);
9.Пояснити пацієнтові перебіг маніпуляції;
10.Усадіть або покладіть пацієнта. Під лікоть для максимального розгинання руки покладіть клеєну подушку;
11.Накладіть через одноразову пелюшку або серветку (або на одяг) на середню третину плеча венозний джгут так, щоб його вільні кінці були спрямовані вгору, а петля вниз. Попросіть пацієнта попрацювати кулаком;
12. Надягніть стерильні рукавички. Зніміть з їхньої поверхні тальк ватною кулькою зі спиртом;
13. Пропальпуйте найбільш доступну і наповнену вену, ватною кулькою зі шкірним антисептиком обробіть всю область ліктьового згину (у напрямку знизу вгору);
14.Попросіть пацієнта стиснути кулак, після чого обробіть місце ін'єкції ватною кулькою зі шкірним антисептиком;
15.Натягніть великим пальцем лівої руки шкіру ліктьового згину на себе, фіксуючи вену;
16.Візьміть шприц в праву руку, тримаючи вказівний палець на канюлі голки, розташуйте голку зрізом вгору, паралельно поверхні обережно проколіть шкіру і вену (одномоментно або двомоментно) і просуньте голку на 1/3 довжини по вені до відчуття. у канюлі та циліндрі шприца;
17.Потягніть рукою поршень так, щоб у циліндрі шприца з'явилася кров;
18. Розв'яжіть джгут, потягнувши за один із вільних кінців, попросіть пацієнта розтиснути кулак, ще раз потягніть поршень на себе для перевірки контакту голки з веною;
19. Введіть лікарський препарат, не змінюючи положення шприца;
20.Прикладіть до місця ін'єкції ватну кульку зі шкірним антисептиком і витягніть голку з вени;
21. Попросіть пацієнта зігнути руку в ліктьовому суглобі, залишивши кульку до повної зупинки кровотечі з місця проколу;
22. З'ясувавши самопочуття пацієнта, заберіть ватну кульку і проводьте її до дверей кабінету.
Інфекційна безпека:
1.Промийте шприц з голкою в 1-й ємності з 3% розчином хлораміну;
2.Замочіть циліндр і поршень у 2-й ємності з 5% розчином хлораміну;
3.Голку помістіть в 3-ю ємність на 60 хв.;
4.Ватну кульку з кров'ю замочіть разом з усіма ватними кульками в ємності з 3% розчином хлораміну на 120 хв.;
5.Серветку або пелюшку помістіть у мішок для брудної білизни;
6. Обробіть двічі клейончасту подушечку, венозний джгут та маніпуляційний стіл 3% розчином хлораміну;
7.Зніміть рукавички і замочіть їх у 3% розчині хлораміну на 60 хв.;
8.Вимийте руки з милом, висушіть індивідуальним рушником, обробіть шкірним антисептиком.
Примітка: Залишки повітря з циліндра шприца випустіть у ампулу або флакон.
Техніка внутрішньовенного краплинного введення
Психологічно підготуйте хворого;
- зручно посадіть або покладіть його;
- під лікоть підкладіть клейончату подушку;
- накладіть на плече гумовий джгут приблизно в 5 см вище за намічену точку венепункції (вільні кінці його повинні бути спрямовані у бік, протилежний точці ін'єкції). Перевірте правильність накладання джгута: пульс на променевій артерії не повинен змінитися, а рука нижче джгута має стати трохи ціанотичною;
- Попросіть хворого кілька разів стиснути пальці в кулак і розтиснути їх. Намацайте вену, що добре наповнилася, в області ліктьового згину;
- ретельно протріть шкіру над веною та навколо неї ваткою зі спиртом;
- великим пальцем лівої руки відтягніть на себе піну і м'які тканини приблизно 5 см нижче точки ін'єкції;
- тримайте голку під кутом 45 градусів зрізом вгору вздовж вени приблизно 1,5 см від наміченої точки венепункції (рис. 19);
Дайте розчину витікати по краплях із голки (це свідчить про повне витіснення повітря із системи, яке необхідно для запобігання повітряній емболії.) Затиск на системі закрийте;
- введіть голку під шкіру, зменшіть кут її нахилу, щоб була майже паралельна шкірі (рис. 20, а), просуньте голку трохи вздовж вени та введіть на 1/3 її довжини у вену (рис. 20, б). Після того, як у трубці з'явиться кров, відкрийте затискач;
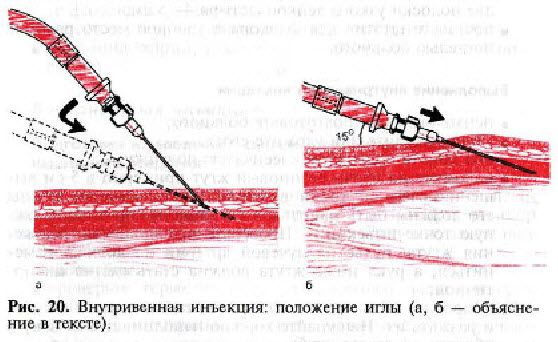
внутрішньовенна ін'єкція: положення голки (а, б - пояснення у тексті).
Зніміть джгут; попросіть хворого затиснути кулак;
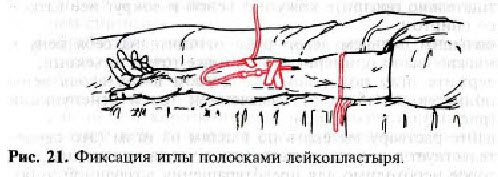
- надійно зафіксуйте голку смужками лейкопластиру (рис. 21);
Відрегулюйте швидкість введення розчину (число крапель за хвилину);
- Слідкуйте за тим, щоб швидкість введення залишалася постійною;
-введення розчину необхідно припинити в той момент, коли у флаконі ще є деяка кількість рідини (для запобігання попаданню повітря у вену)! Число крапель в 1 мл залежить від типу системи та має бути вказано на упаковці. Наприклад, якщо для даної системи на 1 мл доводиться 15 крапель і потрібно ввести 1000 мл розчину за 5 год, швидкість введення повинна становити приблизно 50 кап./хв);
-постійно слідкуйте за ділянкою інфузії, щоб вчасно помітити здуття тканин, що свідчить про влучення в них розчину. У цьому випадку припиніть внутрішньовенне введенняі почніть інфузію в іншу вену, використовуючи нову стерильну голку.
Постійний катетер у вені кисті
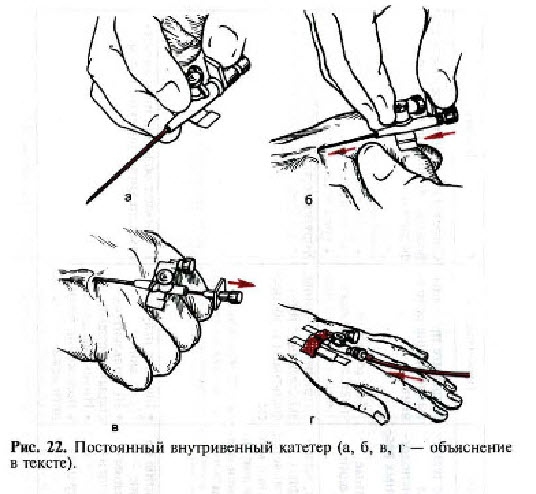
Показання: необхідність частих повторних внутрішньовенних краплинних вливань.
Підготуйте: інфузійну канюлю, лікарський засіб, систему для краплинного вливання, тампон зі спиртом, рукавички.
Дійте:
- перевірте термін придатності та цілісність канюлі;
- одягніть рукавички;
- обробіть шкіру кисті у місці венепункції;
- розкрити упаковку з канюлею;
- Візьміть канюлю "трьохточковим прихватом" - великим пальцем за опорною пластиною або пробкою, II та III пальцями - за передню кромку язичків (рис. 22, а);
- пунктируйте шкіру та вену (рис. 22, б); перевірте, чи потече кров у камеру індикатора (у камері є пробка, яка не дає крові витікати з канюлі);
- дуже обережно повільно введіть у посуд тефлоновий катетер, притримуючи канюлю на місці (рис. 22, в);
- притиснувши катетер пальцем, вийміть голку та приєднайте до канюлі систему з лікарським розчином (рис. 22, г);
- фіксуйте язички канюлі пластиром;
- відрегулюйте швидкість інфузії;
- після закінчення вливання від'єднайте систему;
- якщо пацієнт має повторні вливання, не виймайте канюлю, а закрийте її пробкою.
План:
- Вступ
- 1 Види ін'єкцій
- 1.1
Внутрішньом'язові ін'єкції
- 1.1.1 Виконання внутрішньом'язової ін'єкції
- 1.1.2 Можливі ускладнення внутрішньом'язових ін'єкцій
- 1.2 Підшкірні ін'єкції
- 1.3
Внутрішньовенні ін'єкції
- 1.3.1 Особливості будови вен
- 1.3.2 Ускладнення при внутрішньовенних ін'єкціях
- 1.3.3 Виконання внутрішньовенної ін'єкції
- 1.1
Внутрішньом'язові ін'єкції
- 2 Правила асептики
- 3 Пристосування для ін'єкцій Примітки
Вступ
Ін'єкція- метод введення у організм деяких розчинів (наприклад, лікарських засобів) з допомогою шприца і порожнистої голки чи впорскуванням під високим тиском (безигольная ін'єкція).
1. Види ін'єкцій
До основних видів ін'єкцій відносять такі:
- внутрішньошкірна (або інтрадермальна) - ( intracutaneousабо intradermal);
- підшкірна ( subcutaneous);
- внутрішньом'язова ( intramuscular);
- внутрішньовенна ( intravenous);
- ректальна ін'єкція – за допомогою клізм.
1.1. Внутрішньом'язові ін'єкції
Ін'єкція в дельтоподібний м'яз
Внутрішньом'язова ін'єкція - один із найпоширеніших способів введення невеликих обсягів лікарських речовин. М'язи мають розгалужену мережу кровоносних і лімфатичних судин, що створює хороші умови для всмоктування ліків. При внутрішньом'язовій ін'єкції створюється депо, з якого препарат поступово всмоктується в кровоносне русло, що дозволяє підтримувати приблизно однакову концентрацію діючої речовини в крові протягом кількох годин і тим самим забезпечити її тривалу дію.
Для запобігання ускладненням внутрішньом'язові ін'єкції рекомендується виробляти в місцях тіла, де є значний шар м'язової тканини, і близько не розташовуються великі судини і нервові стовбури. Довжина голки залежить від товщини шару підшкірно-жирової клітковини, так як необхідно, щоб при введенні голка пройшла підшкірну клітковину і зріз її розташовувався безпосередньо в м'язі. Ін'єкції виробляють зазвичай у сідничні м'язи, рідше - у м'язи передньої поверхні стегна або дельтовидний м'яз.
1.1.1. Виконання внутрішньом'язової ін'єкції
При виконанні ін'єкції в сідничний м'яз проводять такі дії:
- Вибирається місце ін'єкції. Рекомендується використовувати верхньо-зовнішню чверть вибраної сідниці.
- Обробка спиртом ділянки шкіри на місці ін'єкції.
- Вільною рукою розтягується шкіра над місцем введення та проколюється голкою. Прокол рекомендується проводити різким рухом для зменшення больових відчуттів (зменшується час взаємодії вістря голки з больовими рецепторами, що перебувають переважно у шкірі).
- Голка вводиться в глибину тканин до проникнення в м'яз, що відчувається збільшення опору (щільність м'язової тканини вище, ніж у жирової клітковини). Голка вводиться приблизно 5 мм у м'язову тканину. Товщина жирової клітковини, і, відповідно, необхідна глибина занурення голки – індивідуальна.
- Перед початком введення препарату поршень шприца відтягують назад для перевірки, чи голка не потрапила у велику кровоносну судину. У разі, якщо при цьому в шприц надходить кров, не виймаючи голки змінюють напрямок і глибину занурення, щоб уникнути пошкодженої судини.
- Вміст шприца повільно вводиться у м'яз.
- Голка швидким рухом витягується, до місця уколу притискають ватяну кульку зі спиртом.
- При повторних ін'єкціях рекомендується змінювати місце уколу, чергувати праву та ліву сідниці.
1.1.2. Можливі ускладнення внутрішньом'язових ін'єкцій
При внутрішньом'язових ін'єкціях можливі такі ускладнення:
- Попадання голки в кровоносну судину, що може призвести до емболії, якщо вводяться масляні розчини або суспензії, які не повинні потрапляти безпосередньо в кровотік. При застосуванні подібних препаратів після введення голки в м'яз відтягують поршень тому і переконуються у відсутності крові у шприці.
- Інфільтрати - болючі ущільнення в товщі м'язової тканини дома уколу. Можуть виникнути другий-третій день після ін'єкції. Причинами їх виникнення може бути як недотримання правил асептики (нестерильний шприц, погано оброблене місце уколу), так і багаторазове введення препаратів в те саме місце, або підвищена чутливість тканин людини до препарату (характерно для масляних розчинів і деяких антибіотиків).
- Абсцес - проявляється гіперемією та хворобливістю шкіри над інфільтратом, підвищеною температурою тіла. Вимагає термінової хірургічної обробки та лікування антибіотиками.
- Алергічні реакції на введений препарат. Для запобігання цим ускладненням перед введенням препарату збирається анамнез, з'ясовується наявність алергічних реакцій на будь-які речовини. При будь-якому прояві алергічної реакції (незалежно від способу попереднього введення) доцільним є скасування препарату, оскільки повторне введення даного лікарського засобу може призвести до анафілактичного шоку.
1.2. Підшкірні ін'єкції
Застосовується, наприклад, під час введення інсуліну.
Підшкірно-жировий шар має густу судинну мережу, тому введені підшкірно лікарські речовини надають дію швидше в порівнянні з введенням через рот - вони пройдуть шлунково-кишковий тракт, потрапляючи безпосередньо в кровотік. Підшкірні ін'єкції виробляють голкою найменшого діаметра на глибину 1.5 мм і вводять до 2 мл лікарських препаратів, які швидко всмоктуються в пухкій підшкірній клітковині та не надають на неї шкідливого впливу.
Найбільш зручними ділянками для підшкірного введення є:
- зовнішня поверхня плеча;
- підлопатковий простір;
- передньо-зовнішня поверхня стегна;
- бічна поверхня черевної стінки;
- нижня частина пахвової області.
У цих місцях шкіра легко захоплюється у складку та мінімальна небезпека пошкодження кровоносних судин, нервів та окістя.
- у місця з набряковою підшкірно-жировою клітковиною;
- в ущільнення від попередніх ін'єкцій, що погано розсмокталися.
Шкіра перед місцем введення збирається в складку, голка під кутом 45° вводиться в шкіру, потім плавно в підшкірно-жирову клітковину вводиться розчин лікарського препарату.
1.3. Внутрішньовенні ін'єкції
Внутрішньовенні ін'єкції передбачають введення лікарської речовини безпосередньо у кров'яне русло. Найбільш важливим правиломпри цьому є найсуворіше дотримання правил асептики (миття та обробка рук, шкіри хворого тощо).
1.3.1. Особливості будови вен
Для внутрішньовенних ін'єкцій найчастіше використовують вени ліктьової ямки, оскільки вони мають великий діаметр, лежать поверхнево і порівняно мало зміщуються, а також поверхневі вени кисті, передпліччя, рідше вени нижніх кінцівок. Теоретично, внутрішньовенна ін'єкція може бути зроблена в будь-яку з вен людського організму. Також аналогом внутрішньовенної ін'єкції є введення препарату через діафрагму рота у корінь язика. Це з особливостями анатомічного будови мови людини.
Підшкірні вени верхньої кінцівки - променева та ліктьова підшкірні вени. Обидві ці вени, з'єднуючись по всій поверхні верхньої кінцівки, утворюють безліч з'єднань, найбільше з яких - середня вена ліктя, що найчастіше використовується для пункцій. Залежно від того, наскільки чітко вена проглядається під шкірою і пальпується (промацується), виділяють три типи вен:
- Добре контурована вена. Відень добре проглядається, чітко виступає над шкірою, об'ємна. Добре видно бічні та передня стінки. При пальпації промацується майже все коло вени, крім внутрішньої стінки.
- Слабо контурована вена. Дуже добре проглядається та пальпується лише передня стінка судини, вена не виступає над шкірою.
- Чи не контурована вена. Відень не проглядається, і дуже погано пальпується, або вена взагалі не проглядається і не пальпується.
За ступенем фіксації вени в підшкірній клітковині виділяють такі варіанти:
- Фіксована вена - вена зміщується площиною незначно, перемістити їх у відстань ширини судини практично неможливо.
- Ковзна вена - вена легко зміщується в підшкірній клітковині по площині, її можна змістити на відстань більше її діаметра. При цьому нижня стінка такої вени зазвичай не фіксується.
За виразністю стіни можна назвати такі типи:
- Товстостінна вена – вена товста, щільна.
- Тонкостінна вена - вена з тонкою, легко вразливою стінкою.
Використовуючи всі перелічені анатомічні параметри, визначають такі клінічні варіанти:
- добре контурована фіксована товстостінна вена - така вена зустрічається у 35% випадків;
- добре контурована ковзна товстостінна вена - зустрічається в 14% випадків;
- слабо контурована, фіксована товстостінна вена - зустрічається у 21% випадків;
- слабо контурована ковзна вена - зустрічається в 12% випадків;
- неконтурована фіксована вена – зустрічається у 18 % випадків.
Найбільш придатні для пункції вени перших двох клінічних варіантів. Хороші контури, товста стінка дозволяють легко пунктувати вену.
Менш зручні вени третього та четвертого варіантів, для пункції яких найбільше підходить тонка голка. Слід пам'ятати, що з пункції «ковзної» вени її необхідно фіксувати пальцем вільної руки.
Найбільш несприятливі для пункції вени п'ятого варіанта. При роботі з такою веною застосовують попередню пальпацію (промацування), пункція «наосліп» не рекомендується.
1.3.2. Ускладнення при внутрішньовенних ін'єкціях
Однією з найбільш поширених анатомічних особливостей вен є так звана ламкість. Візуально та пальпаторно ламкі вени нічим не відрізняються від звичайних. Пункція їх, як правило, також не викликає труднощів, але в місці проколу дуже швидко з'являється гематома, яка наростає, незважаючи на те, що всі прийоми контролю підтверджують правильне влучення голки у вену. Вважається, що, ймовірно, відбувається таке: голка є ранящим агентом, і в одних випадках прокол стінки вени відповідає діаметру голки, а в інших через анатомічні особливості відбувається розрив по ходу вени.
Порушення техніки фіксації голки у вені також можуть призвести до ускладнень. Слабо фіксована голка завдає додаткової травми судини. Дане ускладнення зустрічається майже виключно у осіб похилого віку. При даній патології введення лікарського засобу у цю вену припиняють, пунктують іншу вену та проводять інфузію, звертаючи увагу на фіксацію голки у посудині. На область гематоми накладають тугу пов'язку.
Досить частим ускладненням буває надходження інфузійного розчину в підшкірну клітковину. Найчастіше після пункції вени в ліктьовому згині недостатньо стійко фіксується голка, під час руху хворого рукою голка виходить із вени і розчин надходить під шкіру. Голку в ліктьовому згині рекомендується фіксувати не менше ніж у двох точках, а у неспокійних хворих фіксувати вену протягом кінцівки, крім області суглобів.
Інша причина надходження рідини під шкіру - наскрізний прокол вени, це частіше буває при застосуванні одноразових голок, гостріших, ніж багаторазові, в цьому випадку розчин надходить частково у вену, а частково під шкіру.
У разі порушення центрального та периферичного кровообігу вени спадаються. Пункція подібної вени дуже складна. У цьому випадку хворого просять енергійніше стискати і розтискати пальці і паралельно поплескують по шкірі, переглядаючи вену в області пункції. Як правило, цей прийом більш-менш допомагає при пункції вени, що спалася. Первинне навчання медперсоналу на подібних венах є неприпустимим.
1.3.3. Виконання внутрішньовенної ін'єкції
При виконанні внутрішньовенної ін'єкції роблять наступні дії:
- Той, хто виробляє ін'єкцію, миє руки і надягає гумові рукавички, рукавички обробляють спиртом.
- Лікарський засіб набирається у шприц, перевіряється відсутність повітря у шприці. Назад одягається ковпачок на голку.
- Пацієнт займає зручне положення, лежачи на спині або сидячи, максимально розгинає руку в ліктьовому суглобі (для цього під лікоть пацієнта підкладають клеєну подушку).
- На середню третину плеча пацієнта накладається гумовий джгут (поверх одягу або серветки), пульс на променевій артерії не повинен змінюватися. Джгут можна зав'язати рифовим вузлом
- Пацієнта просять стискати та розтискати кулак (для кращого нагнітання крові у вену).
- Шкіру в області ліктьового згину обробляють двома-трьома ватними кульками зі спиртом у напрямку від периферії до центру.
- Вільною рукою фіксують шкіру в області пункції, натягнувши її в області ліктьового згину і зміщуючи кілька до периферії.
- Тримаючи голку майже паралельно вене, проколюють шкіру і обережно вводять голку на 1/3 довжини зрізом вгору (при стислому кулаку пацієнта).
- Продовжуючи фіксувати вену, трохи змінюють напрямок голки і обережно пунктують вену до відчуття «попадання в порожнечу».
- Для підтвердження попадання голки у вену, рекомендується потягнути поршень шприца на себе – у шприці має з'явитися кров.
- Потягнувши за один із вільних кінців, розв'язують джгут, пацієнта просять розтиснути кисть.
- Повільно вводять лікарський розчин, не змінюючи положення шприца.
- До місця ін'єкції притискають ватяну кульку зі спиртом і витягають голку з вени.
- Пацієнт згинає руку в ліктьовому згині, кулька зі спиртом залишається на місці, пацієнт фіксує руку в такому положенні на 5 хвилин для профілактики кровотечі.
- Використані одноразові матеріали утилізуються.
Цей спосіб вважається більш простим для освоєння, ніж введення безпосередньо у вену без використання паралельного проколу
, Сестринська справа .Текст доступний за ліцензією Creative Commons Attribution-ShareAlike .
Види ін'єкцій
внутрішньошкірні ін'єкції
Введення в товщу шкіри лікарської речовини у сильному розведенні називається внутрішньошкірною (інтракутанною) ін'єкцією. Найчастіше внутрішньошкірне введення лікарських речовин використовується для отримання місцевої поверхневої анестезії шкіри та для визначення місцевої та загальної несприйнятливості організму до лікарської речовини (внутрішньошкірні реакції).
Місцева анестезія виникає від впливу знеболювальної речовини, введеної внутрішньошкірно, на закінчення найтонших розгалужень чутливих нервів.
Внутрішньошкірні реакції (проби) характеризуються високою чутливістю та широко застосовуються в медичній практиці для визначення:
а) загальної неспецифічної реактивності організму;
б) підвищену чутливість організму до різних речовин (алергенів) при алергічних станах конституційного або набутого типу;
в) алергічного стану організму при Туберкульозі, сапі, бруцельозі, ехінококозі, актиномікозі, грибкових захворюваннях, сифілісі, тифозних захворюваннях та інших та для діагностики цих хвороб;
г) стану антитоксичного імунітету, що характеризує ступінь несприйнятливості до деяких інфекцій (дифтерія – реакція Шика, скарлатина – реакція Діка).
Внутрішньошкірне введення вбитих бактерій або продуктів життєдіяльності хвороботворних мікробів, а також лікарських речовин, до яких у хворого є підвищена чутливість, викликає у шкірі місцеву реакцію з боку тканинних елементів – мезенхіми та ендотелію капілярів. Ця реакція виражається різким розширенням капілярів та почервонінням шкіри навколо місця ін'єкції. Разом з тим, оскільки введена речовина надходить у загальне коло кровообігу, внутрішньошкірна ін'єкція викликає загальну реакцію організму, проявом чого буває загальне нездужання, стан збудження або пригнічення нервової системи, головний біль, розлад апетиту, підвищення температури.
Техніка внутрішньошкірної ін'єкції полягає у вколюванні дуже тонкої голки під гострим кутом на незначну глибину так, щоб її отвір проникло лише під роговий шар шкіри. Ніжно натискаючи на поршень шприца, в шкіру вводять 1-2 краплі розчину. Якщо вістря голки встановлено правильно, у шкірі утворюється білувате піднесення у вигляді сферичного пухиря до 2-4 мм у діаметрі.
Під час проведення внутрішньошкірної проби ін'єкція лікарської речовини виробляється лише один раз.
Місце для внутрішньошкірної ін'єкції – зовнішня поверхня плеча або передня поверхня передпліччя. Якщо на шкірі в місці передбачуваної ін'єкції є волосся, їх треба поголити. Шкіра обробляється спиртом та ефіром. Настоянку йоду не застосовувати.
Підшкірні ін'єкції та інфузії
Завдяки сильному розвитку в підшкірній клітковині міжтканинних щілин і лімфатичних судин багато з введених до неї лікарських речовин швидко надходять у загальне коло кровообігу і лікувальну дію на весь організм значно швидше і сильніше, ніж при введенні їх через травний тракт.
Для підшкірного (парентерального) введення застосовуються такі лікарські препарати, які не дратують підшкірної клітковини, не викликають больової реакції та добре всмоктуються. Залежно від обсягу лікарського розчину, що вводиться в підшкірну клітковину, слід розрізняти підшкірні ін'єкції(вводять до 10 см3 розчину) та інфузії (вводять до 1,5-2 л розчину).
Підшкірні ін'єкції застосовуються для:
1-загального впливу лікарської речовини на організм, коли: а) необхідно викликати швидку дію ліків; б) хворий перебуває у несвідомому стані; в) лікарська речовина подразнює слизову оболонку шлунково-кишкового тракту або значно розкладається у травному каналі та втрачає свою лікувальну дію; г) має місце розлад акта ковтання, виникає непрохідність стравоходу та шлунка; д) відзначається завзяте блювання;
2-місного впливу, щоб: а) викликати місцеве знеболювання під час операції; б) знешкодити на місці введену токсичну речовину.
Технічне приладдя - шприци 1-2 см3 для водних розчинів сильнодіючих засобів та 5-10 см3 для інших водних та масляних розчинів; тонкі голки, що спричиняють менше болю в момент ін'єкції.
Місце для ін'єкції має бути легкодоступним. Необхідно, щоб у місці для ін'єкцій шкіра та підшкірна клітковина легко захоплювалися у складку. При цьому воно має бути в зоні, безпечній для поранення підшкірних судин і нервових стовбурів. Найбільш зручним є зовнішня сторона плеча або променевий край передпліччя ближче до ліктьового згину, а також надлопаткова область. У деяких випадках місцем для ін'єкції може бути обрана підшкірна клітковина живота. Шкіра обробляється спиртом чи йодною настойкою.
Техніка ін'єкцій така. Тримаючи шприц великим і трьома середніми пальцями правої руки в напрямку струму лімфи, великим і вказівним пальцями лівої руки захоплюють шкіру і підшкірну клітковину в складку, яку відтягують вгору назустріч вістря голки.
Коротким швидким рухом вколюють голку в шкіру і просувають в підшкірну клітковину між пальцями лівої руки на глибину 1-2 см. Після цього перехоплюють шприц, поміщаючи його між вказівним і середнім пальцями лівої руки, а м'якоть нігтьової фаланги великого пальця. вичавлюють вміст. Після закінчення ін'єкції швидким рухом витягають голку. Місце вкола злегка змащують йодною настойкою. Зворотного закінчення лікарського розчину з місця вколу не повинно бути.
Підшкірні інфузії (вливання). Виконуються з метою введення в організм, минаючи травний канал, рідини, здатної швидко всмоктатися з підшкірної клітковини, не шкодячи тканинам і не змінюючи осмотичного напруження крові.
Показання. Підшкірні вливання виробляються за умови:
1) неможливості введення в організм рідини через травний тракт (непрохідність стравоходу, шлунка, завзяті блювоти);
2) різке зневоднення хворого після тривалих проносів, неприборканої блювоти.
Для вливання використовують фізіологічний розчин кухонної солі (0,85-0,9%), розчин Рінгера (хлористий натрій 9,0 г; хлористий калій 0,42 г; хлористий кальцій 0,24 г; двовуглекислий натрій 0,3 г; дистильована вода 1 л), розчин Рінгера - Локку (хлористий натрій 9,0 г; хлористий кальцій 0,24 г; хлористий калій 0,42 г; двовуглекислий натрій 0,15 г; глюкоза 1,0 г;
вода до 1 л).
Техніка. Рідина, що вливається, поміщається в спеціальну судину - циліндричну вирву, яка через гумову трубку з'єднується з голкою. Швидкість кровотоку регулюється затискачами Морра, розташованими на трубці.
Місце вливання – підшкірна клітковина області стегна або передньої черевної стінки.
Внутрішньом'язові ін'єкції
Внутрішньом'язовому введенню підлягають ті лікарські препарати, які мають дратівливу дію на підшкірну клітковину (ртуть, сірка, наперстянка, гіпертонічні розчини деяких солей).
Протипоказані для ін'єкції у м'язи спиртові настойки, особливо строфанту, гіпертонічні розчини хлористого кальцію, новарсенол (неосальварсан). Введення цих препаратів спричиняє розвиток некрозу тканин.
Місця для виконання внутрішньом'язових ін'єкцій представлені на рис. 30. Найчастіше їх роблять у м'язи сідничних областей у точку, розташовану на перетині вертикальної лінії, що проходить посередині сідниці, і горизонтальній - на два поперечні пальці нижче гребінця здухвинної кістки, тобто в зону верхнього зовнішнього квадранта сідничної області. У крайніх випадках внутрішньом'язові ін'єкції можуть бути зроблені в стегно на передній або зовнішній поверхні.
Техніка. При проведенні внутрішньом'язових ін'єкцій у сідничну ділянку хворий повинен лежати на животі або боці. Ін'єкції в ділянку стегна виробляються в положенні лежачи на спині. Використовується голка завдовжки щонайменше 5-6 див достатнього Калібру. Голка працює в тканині різким рухом правої руки перпендикулярно до шкіри на глибину 5-6 см (рис. 31, б). Це забезпечує мінімальне відчуття болю та введення голки до м'язової тканини. При впорскуванні в зону стегна голка має бути спрямована під кутом до шкіри.
Після вкола перед введенням препарату треба злегка підтягнути поршень назовні, зняти шприц з голки і переконатися в тому, що з неї не випливає кров. Наявність крові в шприці або витікання її з голки свідчить про те, що голка потрапила у просвіт судини. Переконавшись у правильному стоянні голки, можна проводити запровадження лікарського засобу. Після закінчення ін'єкції голка швидким рухом витягується з тканин, місце вкола на шкірі обробляється йодною настойкою.
Після ін'єкцій дома укола іноді утворюються хворобливі інфільтрати, які незабаром самостійно розсмоктуються. Для прискорення розсмоктування цих інфільтратів можна застосовувати теплі грілки, що прикладаються на область інфільтрату.
Ускладнення виникають при порушенні асептики та неправильному виборі місця ін'єкції. Серед них найчастіше зустрічається утворення постін'єкційних абсцесів та травматичне ушкодження сідничного нерва. У літературі описано таке ускладнення, як повітряна емболія, що виникає при проникненні голки у просвіт великої судини.
Внутрішньовенні ін'єкції та інфузії
Внутрішньовенні ін'єкції виробляються для введення в організм лікувального засобу за необхідності отримати швидкий лікувальний ефект або неможливість введення лікарської речовини в шлунково-кишковий тракт підшкірно або внутрішньом'язово.
Виконуючи внутрішньовенні ін'єкції, лікар повинен стежити за тим, щоб лікарський препарат, що вводиться, не вийшов за межі вени. Якщо це станеться, то або не буде досягнуто швидкого лікувального ефекту, або в тканинах, що оточують вену, розвинеться патологічний процес, пов'язаний з дратівливою дією препарату, що потрапив. Крім того, треба бути дуже уважним, щоб запобігти попаданню у вену повітря.
Щоб виконати внутрішньовенну ін'єкцію, необхідно пунктувати вену - зробити венепункцію. Вона проводиться для введення у вену невеликої кількості лікарських речовин або великої кількості різних рідин, а також для отримання крові з вени.
Технічне приладдя. Для виконання венепункції необхідно мати: відповідну ємність шприц; достатнього калібру коротку голку (краще використовувати голку Дюфо) з коротким зрізом на кінці; гумовий джгут Есмарха або звичайну гумову дренажну трубку завдовжки 20-30 см; кровоспинний затискач.
Техніка. Найчастіше для пункції використовуються вени, розташовані підшкірно області ліктьового згину.
У випадках, коли вени ліктьового згину погано диференціюються, можна використовувати вени тильної поверхні кисті. Не слід використовувати вени нижніх кінцівок, оскільки є небезпека розвитку тромбофлебіту.
При венепункції положення хворого може бути сидячи або лежачи. Перше застосовується для вливання у вену невеликої кількості лікарських речовин або взяття крові з вени на дослідження її компонентів. Друге положення показано у випадках тривалого введення у вену розчинів рідини з лікувальною метою. Проте, враховуючи, що венепункція часто супроводжується розвитком непритомного стану хворого, краще її робити завжди у положенні лежачи. Під ліктьовий суглоб необхідно підкласти згорнутий у кілька разів рушник, щоб надати кінцівки положення максимального розгинання.
Для полегшення пункції вена має бути добре видно та наповнена кров'ю. Для цього на область плеча треба накласти джгут Есмарха або гумову трубку. Під джгут слід підкласти м'яку підкладку, щоб не травмувати шкіру. Ступінь стиснення тканин плеча має бути таким, щоб припинити струм крові по венах, але не стискати підлягають артерії. Прохідність артерій перевіряється наявність пульсу на променевої артерії.
Руки сестри та шкіра хворого в області ліктьового згину обробляються спиртом. Застосування йоду не рекомендується, оскільки це змінює колір шкіри і виявляє ускладнень при пункції.
Для того, щоб обрана для пункції вена при вколюванні голки не зміщувалась, її обережно притримують у місця передбачуваного вкола середнім (або вказівним) і великим пальцями лівої руки.
Прокол вени роблять або однією голкою, або голкою, одягненою на шприц. Напрямок кінця голки має відповідати току крові до центру. Сама голка повинна розташовуватись під гострим кутом до поверхні шкіри. Прокол проводиться у два етапи: спочатку проколюється шкіра, а потім стінка вени. Глибина проколу має бути великою, ніж проколоти протилежну стінку вени. Відчувши, що голка знаходиться у вені, слід просунути її по ходу на 5-10 мм, маючи майже паралельно ходу вени.
Про те, що голка потрапила у вену, свідчить поява струменя темної венозної крові із зовнішнього кінця голки (якщо до голки приєднаний шприц, кров виявляється у просвіті шприца). Якщо кров із вени не виливається, слід трохи підтягнути голку назовні і знову повторити етап проколювання стінки вени.
При введенні у вену лікарського препарату, що викликає подразнення тканин, слід венепункцію виконувати голкою без шприца. Шприц приєднується лише тоді, коли є повна впевненість у правильному стоянні голки у вені. При введенні у вену лікарського препарату, який не подразнює тканини, венепункцію можна робити голкою, прикріпленою до шприца, в який набрано лікарську речовину.
Техніка ін'єкції. Виробивши венепункцію та переконавшись у правильному положенні голки у вені, приступають до введення лікарського препарату. Для цього необхідно зняти джгут, накладений для наповнення вени. Робити це слід обережно, щоб не змінити положення голки. Саму ін'єкцію навіть у випадках, коли вводиться невеликий обсяг лікарської рідини, робити треба дуже повільно. Протягом усієї ін'єкції необхідно контролювати, чи потрапляє рідина, що вводиться, у вену. Якщо рідина починає надходити в прилеглі тканини, то в колі вени з'являється набухання, поршень шприца погано просувається вперед. У разі ін'єкцію слід припинити, голку витягти з вени. Процедуру повторюють.
Після закінчення ін'єкції голку швидко виводять з вени у напрямі її осі, паралельно поверхні шкіри, щоб не пошкодити стінку вени. Точковий отвір на місці вкола голки притискається ватним або марлевим тампоном, змоченим спиртом. Якщо ін'єкція виконувалася в ліктьову вену, хворому пропонується максимально зігнути руку в ліктьовому суглобі, затиснувши тампон.
Останнім часом у клінічній практиці стала широко застосовуватися пункція підключичної вени. Однак через можливість розвитку серйозних ускладнень під час маніпуляції вона повинна проводитися за суворими показаннями лікарями, які мають техніку її виконання. Зазвичай її виробляють лікарі-реаніматологи.
Ускладнення, що виникають при внутрішньовенних ін'єкціях, бувають зумовлені потраплянням у тканини крові та рідини, що вводиться у вену. Причиною цього є порушення техніки венепункції та ін'єкції.
При витіканні крові з вени у прилеглих тканинах утворюється гематома, яка зазвичай небезпеки для хворого не становить і порівняно швидко розсмоктується. У разі потрапляння в тканини дратівливої рідини виникає пекучий біль у зоні ін'єкції і може утворитися дуже болючий інфільтрат, що довго не розсмоктується, або статися омертвіння тканини.
Останнє ускладнення часто виникає при потраплянні до тканин розчину хлористого кальцію.
Інфільтрати розсмоктуються після застосування зігріваючих компресів (можна використовувати напівспиртові компреси АБО компреси з маззю Вишневського). У тих випадках, коли виявлено попадання в тканини розчину хлористого кальцію, треба постаратися максимально відсмоктувати його, приєднавши до голки порожній шприц, а потім не виймаючи голки і не зміщуючи її, ввести 10 мл 25% розчину сірчанокислого натрію. Якщо розчину сірчанокислого натрію немає, у тканині вводиться 20-30 мл 0,25% розчину новокаїну.
Внутрішньовенні інфузії застосовуються для введення в організм великого обсягу трансфузійних засобів. Вони виконуються для відновлення обсягу циркулюючої крові, дезінтоксикації організму, нормалізації обмінних процесів в організмі, для підтримки життєдіяльності органів.
Вливання можна проводити як після венепункції, так і після венесекції. З огляду на те, що вливання триває тривалий проміжок часу (у деяких випадках добу і більше) його краще всього проводити через спеціальний катетер, що вводиться у вену пункційною голкою або встановлюється при венесекції.
Катетер повинен бути фіксований до шкіри або стрічкою лейкопластиру, або, що надійніше, підшиванням до шкіри шовковою ниткою.
Рідина, призначена для вливання, повинна бути в судинах різної ємності (250-500 мл) і через спеціальні системи приєднуватися до голки або катетеру, введеного у вену. Характеристика трансфузійних засобів та показання для їх застосування докладно викладаються у відповідних посібниках з трансфузіології.
Ускладнення. Велику небезпеку для хворого представляє потрапляння повітря в трансфузійну систему, що призводить до розвитку повітряної емболії. Тому сестра повинна вміти зарядити трансфузійну систему, не порушуючи її стерильності і створюючи повну герметичність.
Для з'єднання ємності, в якій знаходиться трансфузійне середовище з голкою-катетером, введеною у вену, використовується спеціальна одноразова система трубок (рис. 34).
Техніка. Підготовка системи для внутрішньовенного вливання зводиться наступного. Стерильними руками сестра обробляє пробку, що закриває судину з трансфузійною рідиною, і через неї вводить голку (довжина голки має бути не меншою за висоту судини). Поруч із цією голкою в порожнину судини вводиться голка, з'єднана із системою трубок, якими рідина надходитиме у вену. Посудина перевертається вгору дном, на трубку біля судини накладається затискач, а скляний фільтр-крапельниця, що знаходиться на системі трубок, розташовується на рівні середини висоти судини. Знявши затискач із трубки, наповнюють половину фільтра-крапельниці трансфузійною рідиною і знову накладають затискач на трубку. Потім поміщають посудину на спеціальну підставку, систему трубок разом з фільтром-крапельницею опускають нижче посудини, і знову знімають затискач з трубки. При цьому рідина починає інтенсивно витікати з судини та фільтра-крапельниці у відповідні коліна системи, заповнивши їх, надходить назовні через канюлю на кінці її. Як тільки система трубок буде заповнена рідиною, на нижню трубку накладається затискач. Система готова до підключення до катетеру чи голці, що у вені хворого.
Якщо трубки системи виготовлені з прозорої пласт-
маси, то визначити наявність бульбашок повітря в ній не є великими труднощами. Коли застосовуються гумові непрозорі трубки, контроль за наявністю бульбашок повітря здійснюється за спеціальною скляною трубкою, розташованою між канюлею, що приєднує трубки до голки, що знаходиться у вені, і трубкою.
Якщо у процесі вливання виникає потреба у заміні флакона з рідиною, це слід робити, «не виходячи» з вени. Для цього на трубку біля судини накладається затискач, і голка, до якої приєднана трубка, витягається з судини і вставляється в корок судини з новим середовищем трансфузійної. При цьому дуже важливо, щоб у момент перестановки судин система трубок була заповнена рідиною попереднього вливання.
Після закінчення внутрішньовенного вливання рідини на трубку біля вени накладається затискач, і голка витягується з вени. Місце пункції вени притискається ватним або марлевим тампоном, змоченим спиртом. Так само роблять і з катетером, введеним у вену при пункції. Як правило, активної кровотечі з рани в стінці вени не спостерігається.
Інгаляція
Спосіб лікування, при якому лікарський засіб у дрібно розпорошеному, пароподібному або газоподібному стані захоплюється з повітрям, що вдихається, в порожнину носа, рота, глотки і в більш глибокі дихальні шляхи, називається інгаляцією. Речовини, що вдихаються, частково всмоктуються в дихальних шляхах, а також переходять з порожнини рота і глотки в травний тракт і таким чином діють на весь організм.
Показання. Інгаляція застосовується при: 1) запаленні слизових оболонок носа, зіва і глотки, що особливо супроводжується утворенням густого важко відокремлюваного слизу; 2) запальні процеси дихальних шляхів, як середніх (ларингіт, трахеїт), так і глибоких (бронхіт); 3) утворенні запальних порожнин у легенях, пов'язаних з бронхіальним деревом, для введення в них бальзамічних та дезодоруючих засобів.
Техніка. Виконується інгаляція у різний спосіб. Найпростіший спосібінгаляції полягає в тому, що хворий вдихає пару окропу, в якій розчинений лікарський препарат (1 столова ложка натрію гідрокарбонату на 1 л окропу).
Для того, щоб більша частина пари потрапила в дихальні шляхи, голова хворого розташовується над каструлею з водою, а зверху накривається ковдрою. З цією ж метою можна використовувати чайник. Після закипання води його ставлять на легкий вогонь, на носик надягають трубку зі згорнутого аркуша паперу і через неї дихають парою.
Вітчизняна промисловість виготовляє парові інгалятори. Вода у них підігрівається за допомогою вбудованого електричного елемента. Пара виходить через сопло і потрапляє у скляний мундштук, який хворий бере до рота. Мундштук після кожного використання повинен зазнавати кип'ятіння. Лікарські препарати, що підлягають введенню в організм, поміщаються у спеціальну пробірку, встановлену перед соплом.
ВПЛИВ НА ПОРОЖНІ ОРГАНИ
ПРОМИВАННЯ ШЛУНКА
Промивання шлунка - прийом, при якому зі шлунка через стравохід видаляється його вміст: застійна рідина (їжа); недоброякісна їжа чи отрути; кров; жовч.
Показання. Промивання шлунка застосовується при:
1) захворюваннях шлунка: атонії стінки шлунка, непрохідності антрального відділу шлунка або дванадцятипалої кишки;
2) отруєння харчовими речовинами, різними отрутами;
3) непрохідності кишечника внаслідок парезу його стінки або механічної перешкоди.
Методика. Для промивання шлунка застосовується простий пристрій, що складається зі скляної вирви ємністю 0,5-1,0 л з награвірованним поділами по 100 см3, з'єднаною з товстостінною гумовою трубкою довжиною 1-1,5 м і діаметром близько 1-1,5см. Промивання здійснюється водою кімнатної температури (18-20 ° С).
Техніка. Положення хворого під час промивання шлунка, як правило, сидячи. Зонд, з'єднаний з лійкою, вводиться у шлунок. Зовнішній кінець зонда з лійкою опускається до колін хворого і лійка заповнюється водою до країв. Повільно піднімають вирву догори, приблизно на 25-30 см вище рота хворого. При цьому вода починає надходити до шлунка. Тримати вирву в руках треба трохи навскіс, щоб у шлунок не потрапляв стовп повітря, що утворюється при обертальному русі переходить в трубку води. Коли вода опуститься до місця переходу вирви в трубку, повільним рухом треба перевести вирву до висоти колін хворого, тримаючи її широким отвором догори. Повернення рідини зі шлунка визначається збільшення її кількості у вирві. Якщо у вирві вийшло стільки рідини, скільки її надійшло в шлунок або
більше, то її зливають у відро, і вирву знову заповнюють водою. Виділення зі шлунка меншої кількості рідини, порівняно із введеним, свідчить про те, що зонд у шлунку стоїть неправильно. І тут треба змінити положення зонда, або підтягнувши його, або поглибивши.
Ефективність промивання оцінюється характером рідини, що з шлунка. Одержання зі шлунка чистої водибез домішки шлункового вмісту говорить про повне промивання.
При кислій реакції шлункового вмісту доцільно використовувати для промивання шлунка соляно-лужні розчини: на 3 л води додають 10,0 соди (NаНСОз) та солі (NаС1).
КЛІЗМИ І ГАЗОВІДВЕДЕННЯ
ІЗ КИШЕЧНИКА
Технічний прийом, що полягає у введенні в кишечник через пряму кишку будь-якої рідкої речовини (води, ліків, олії та ін.), називається клізмою.
Анатомо-фізіологічні дані, на яких
засновано методику застосування клізм
Виведення назовні вмісту товстого кишечника природним шляхом - дефекація - складнорефлекторний акт, що відбувається за участю центральної нервової системи. Рідкий вміст із тонких кишок переходить у товстий відділ кишечника, де затримується на 10-12 год, а іноді й більше. При проходженні по товстому кишечнику вміст поступово ущільнюється у зв'язку з енергійним всмоктуванням води та перетворюється на кал. У проміжках між випорожненням кишечника калові маси пересуваються в дистальному напрямку за рахунок перистальтичних скорочень мускулатури товстої кишки, спускаються до кінця сигмовидної кишки і тут накопичуються. Подальшому просуванню в пряму кишку перешкоджає третій сфінктер прямої кишки. Нагромадження калових мас у сигмовидній кишці не відчувається як «позив на низ». Позив до дефекації виникає у людини лише при надходженні калових мас у пряму кишку та наповненні її порожнини. Він обумовлений механічним та хімічним подразненням рецепторів стінки прямої кишки та особливо розтягуванням ампули кишки. При дефекації анальні сфінктери (зовнішній – з поперечної мускулатури, внутрішній – з гладкої мускулатури) постійно перебувають у стані тонічного скорочення. Тонус сфінктерів особливо підвищується при вході калу в порожнину прямої кишки. З появою «позиву на низ» і під час здійснення дефекації тонус сфінктерів рефлекторно знижується, вони розслаблюються. Цим усувається перешкода виділення калових мас назовні. У цей час під впливом подразнення рецепторів прямої кишки відбувається скорочення кільцевої мускулатури кишкової стінки та тазового дна. Просування калу з сигмовидної кишки в пряму кишку, та якщо з останньої назовні сприяє скорочення діафрагми і м'язів черевного преса при затриманому диханні. Завдяки участі кори головного мозку людина може довільно здійснювати чи затримувати дефекацію.
Згасання рефлексу з боку ампули прямої кишки призводить до проктогенного запори. Роздратування прямої кишки, особливо розтягнення її ампули, рефлекторно впливає на функцію вищерозташованих відділів травного апарату, органів виділення та ін. В якості такого механічного подразника виявляється клізма.
Крім активних перистальтичних скорочень мускулатури стінки товстої кишки має місце і антиперистальтичне скорочення, яке сприяє тому, що введена в пряму кишку навіть у невеликій кількості рідина швидко переходить у відділи товстої кишки, що лежать вище, і досить швидко виявляється в сліпій кишці.
У товстій кишці відбувається всмоктування введеної рідини, причому залежить від різних умов. Найбільше значенняпри цьому має склад рідини і ступінь механічного і термічного подразнення, що надається, а також стан самого кишечника.
Найкраще всмоктуються теплі гіпотонічні розчини глюкози (1%), кухонної солі (0,7%). Питна вода, що залишилася в кишечнику, хоч і дратує його, але теж поступово всмоктується. При атонії кишок всмоктування посилюється, при посиленій перистальтиці воно відбувається незначною мірою, при тривалому спазмі всмоктування може бути повним.
Внутрішньовенні та внутрішньом'язові ін'єкції – найпоширеніші медичні маніпуляції, освоєння яких є обов'язковим для всіх медичних працівників.
Необхідні умови
Внутрішньовенна ін'єкція виконується в умовах маніпуляційного кабінету, у палаті стаціонару або у відділенні реанімації. У виняткових випадках, а саме при загрозі життю внутрішньовенна ін'єкція може виконуватися вдома або в транспорті. Препарат, його дозу, частоту та тривалість введення вибирає тільки лікар. Незважаючи на наявність інших шляхів запровадження, внутрішньовенні ін'єкції (техніка, алгоритми) – обов'язковий атрибутбудь-якого медпрацівника.
Все, що стикається з веною, має бути стерильним, тому що ліки потрапляють прямо в загальний кровообіг. Перед виконанням ін'єкції необхідно уточнити всі подробиці листка призначень, а якщо щось незрозуміло, запитати у лікаря. Необхідно також поговорити з пацієнтом та з'ясувати у нього, чи не відзначалася раніше алергічна реакціяпрепарат, яким було самопочуття після ін'єкції. Особливо нервових пацієнтів треба заспокоїти, пояснивши простими словами мету запровадження препарату. Безпосередньо перед ін'єкцією треба вимити руки з милом та обробити їх антисептиком.
Алгоритм: виконання внутрішньовенної ін'єкції
Для цієї маніпуляції треба приготувати:
- одноразовий шприц із голкою;
- стерильні ватяні кульки;
- стерильні рукавички;
- жорстку подушечку з клейонки під лікоть;
- джгут;
- пилочку для ампул;
- препарат;
- закриті ємності для дезрозчину;
- закриті ємності для відпрацьованих голок, шприців та ватних кульок (в екстремальних умовах весь відпрацьований матеріал можна збирати в одну ємність).
Необхідна безпека
Насамперед завжди потрібно думати про безпеку власної та інших пацієнтів. Матеріали, що стосуються крові, несуть потенційну загрозу зараження ВІЛ, звідси й суворі санітарні умови. Внутрішньовенні ін'єкції виконуються лише у рукавичках.
Якщо рукавички нестерильні, після надягання вони обробляються двома кульками зі спиртом. Таким чином, алгоритм виконання внутрішньовенної ін'єкції) передбачає подвійну обробку рук: миття, обробку шкіри антисептиком та обробку рукавичок спиртом. Ці дії потрібні у тому, щоб перервати ланцюг передачі можливої інфекції. Це особливо важливо у тому випадку, коли доводиться робити багато ін'єкцій. Алгоритм виконання медичних послуг (наприклад, внутрішньовенна ін'єкція) передбачає дезінфекцію не тільки рук персоналу, а й шприців, ватних кульок, а також кушетки, подушечок, приміщення, тобто все, на чому могли залишитись біологічні сліди. Дотримання правил - кращий спосібзахисту всіх пацієнтів та себе.
Послідовність дій
Алгоритм виконання внутрішньовенної ін'єкції передбачає такі дії.
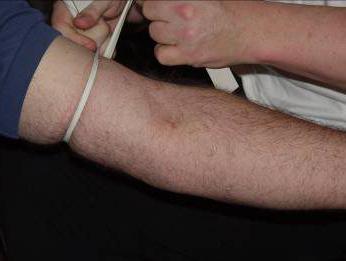
Безпосереднє запровадження
Ці дії теж входять до алгоритму (виконання внутрішньовенної ін'єкції). Спочатку потрібно обробити змоченими спиртом ватними кульками велику ділянку шкіри – приблизно 10 х 10 см навколо передбачуваного місця ін'єкції. Потім іншою кулькою – безпосередньо місце введення. Третя кулька затискається мізинцем лівої руки медсестри.
Зняти зі шприца ковпачок, взяти його в праву руку, голка розташовується зрізом вгору вказівний палець фіксує канюлю. Ліва рука охоплює передпліччя пацієнта, у своїй великий палець притримує вени і натягує шкіру.
Техніка виконання внутрішньовенної ін'єкції (алгоритм) передбачає, що проколювати шкіру та вену потрібно під кутом приблизно 15 градусів, а потім просунути голку на півтора сантиметри. Шприц перебуває у правій руці, а лівої потрібно м'яко потягнути він поршень, в шприці має з'явитися кров. Поява крові означає, що голка у вені.
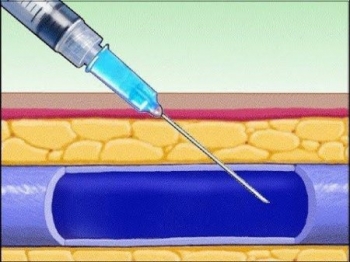
Лівою рукою зняти джгут, пацієнт розтискає кулак. Знову потягнути він поршень, перевірити перебування голки у вене. Повільно натискати на поршень до введення препарату. Під час введення слід пильно стежити за станом людини. Потім швидко вийняти голку, притиснути прокол ватною кулькою, зігнути руку пацієнта в лікті, залишити посидіти хвилин 10. Попросити розігнути руку, крові не повинно бути.
Алгоритм виконання внутрішньовенної ін'єкції за Санпіном передбачає, що після завершення ін'єкцій дезінфікується приміщення, а в медичну документацію вноситься запис.
Алгоритм внутрішньом'язової ін'єкції
Підготовку шприца з препаратом та рук медсестри виконують аналогічним чином. Пацієнта потрібно покласти на кушетку обличчям униз. внутрішньом'язові ін'єкції краще робити при положенні пацієнта лежачи, тому що людина може впасти - всі переносять ін'єкції по-різному.
Умовними лініями ділять сідницю на 4 квадрати, місце введення – верхній зовнішній. Шкіру обробляють двома кульками зі спиртом: спочатку широке поле, потім місце ін'єкції. Шприц тримають у правій руці, а лівою розтягують шкіру на місці введення. Різким рухом вводять голку в сідничний м'яз, залишаючи зовні 1/3 довжини. Кут запровадження – близько 90 градусів (тільки у стегно кут запровадження – близько 45 градусів).
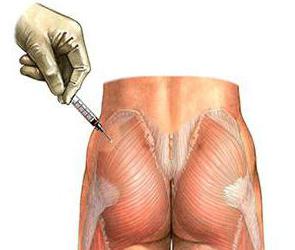
Лівою рукою тягнуть він поршень, у своїй крові у голці повинно бути. Якщо голка потрапила до посудини, роблять новий прокол. Якщо немає крові, повільно вводять весь препарат. Беруть третю ватну кульку і притискають її до місця введення. Бажано, щоб пацієнт посидів кілька хвилин, слід простежити за його реакцією.
Куди подіти шприци та кульки після ін'єкції?
Алгоритм внутрішньом'язової ін'єкції передбачає, що все, що стикалося з кров'ю, є біологічними відходами. Тому в маніпуляційному кабінеті мають бути ємності:
- для промивання шприців;
- для замочування використаних шприців;
- для використаних голок;
- для використаних ватних кульок.
Ємності заповнюються дезрозчином, який щодня міняють. Шприц з голкою промивають у розчині, потім голку з ковпачком від'єднують і поміщають в окрему ємність. Промитий шприц розбирають, поміщають в іншу ємність. Кульки замочують окремо. Промиті у дезрозчині шприци, голки та кульки утилізують за договором із дезінфекційною установою.
Які шприци найкращі?
Для введення, як передбачає алгоритм внутрішньом'язової ін'єкції, краще використовувати шприци ємністю 50 або 100 мл. Найчастіше кількість препарату, що вводиться, не перевищує 30 мл. . У шприців меншого обсягу голка тонка та коротка, ліки можуть потрапити близько до шкіри. Крім того, препарати для внутрішньом'язового введення досить в'язкі, і вводити їх тонкими голками незручно та боляче. 
Завжди, у всіх випадках, навіть якщо пацієнт лікується давно, потрібно уточнювати ймовірність алергії та інших побічних реакцій. Також алгоритм внутрішньом'язової ін'єкції передбачає, що напис на ампулі потрібно читати безпосередньо перед введенням, навіть якщо ампула вийнята з коробки з відповідною назвою. Помилки при упаковці рідкісні, але все ж таки вони трапляються.
Інфузія: вливання, алгоритм проведення
Внутрішньовенне вливання – швидкий спосіб покращити стан пацієнта. Відрізняє вливання від ін'єкції лише обсяг введеної рідини. Якщо вводиться струминно 10-20 мл, то краплинно можна ввести до 1 літра і більше рідини.
Для краплинного запровадження препаратів використовують системи ПР (переливання розчинів). Виробники випускають різні моделі, обов'язковими частинами є:
- довга трубка з фільтром та регулятором швидкості вливання;
- повітропровід – голка із закритим фільтром та короткою трубкою;
- голка широка для проколювання флакона із препаратом, пункційна голка.
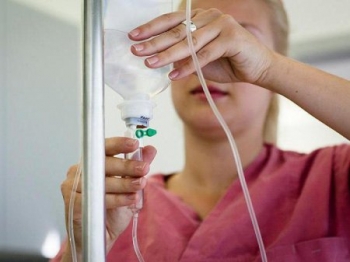
Алгоритм виконання внутрішньовенної краплинної ін'єкції включає заповнення системи та власне введення. Флакон проколюється широкою голкою, вміщується в штатив. На довгій трубці повністю відкривається регулятор до заповнення рідиною так, щоб препарат почав капати з пункційної голки.
Потім виконується приєднання системи за правилами внутрішньовенної ін'єкції. Під голку кладуть кульку зі спиртом, голку фіксують до руки лейкопластирем. Чим нижча швидкість введення, тим менша ймовірність виникнення ускладнень. Після закінчення вливання пацієнт деякий час лежить на кушетці зі зігнутою в лікті рукою до зупинки виділення крові з проколу.
У лікувальному процесі практична медицина не обходиться без лікарських засобів, які потрапляють до організму декількома способами. Внутрішньовенна ін'єкція надає надцінну допомогу у випадках, коли виник невідкладний стан. При цьому лікарські засоби доставляють у кров відразу з рецептурною точністю дозування, а бажана концентрація в крові збережеться довгий час завдяки повторним ін'єкціям. Введення у вену засобів, що лікують, принесе користь тоді, коли ковтати ці ліки не можна або норми виконання препарату передбачали його надходження всередину через кров.
Як колоти уколи внутрішньовенно?
Проведення внутрішньовенної ін'єкції наказується в зонах, насичені набряклими венами: на передпліччі, у ліктьовій ямці та на кисті. Алгоритм постановки уколу включає такі дії:
- виявлення наповненої вени,
- введення голки шляхом проколу у вену,
- перегинання у ліктьовому суглобі руки персони для зупинки крові з місця проколу.
Розширений алгоритм проведення ін'єкції виконується за одинадцять кроків:
- Приготувати пацієнта до уколу - посадити на стілець або кушетку.
- Ліктьовий згин руки перед уколом у вену укласти на щільний валик.
- Набрати ліки у шприц.
- Закріпити вище ліктя венозний джгут для отримання припливу крові до вен.
- Попросити пацієнта попрацювати кулаком у момент намацування наповненої кров'ю вени.
- Лікарські засоби введуть у намічене місце.
- Продезінфікувати спиртом двічі місце уколу.
- Вводиться голка (зрізом нагору), джгут розв'язується, кулак розтискається.
- Лікарський препарат вводиться повільно, пара десятих часток мл залишається в шприці.
- Голка витягується з вени, на місце уколу накладається ватний тампон, рука згинається.
- У зігнутому положенні рекомендується тримати руку п'ять хвилин (не утворюється синець).
Важливо! Запобігти попаданню інфекції в кров можна при дотриманні санітарної гігієни: одноразові рукавички у медсестри, що забезпечується заводськими умовами упаковки стерильність голки та препарату, що вводиться. Після закінчення процедури місце уколу закривається ватним тампоном зі спиртом.
Проведення забору крові з вени та будь-яке введення у вену лікарських засобів виконуються навченим медичним персоналом.
Маніпуляції, правила та деталі внутрішньовенної ін'єкції від початку до кінця демонструє відео
Техніка виконання внутрішньовенного уколу
Тривалість введення медикаментозних засобіву вену триває десять хвилин. Техніка ін'єкцій дозволяє досвідченій медсестрі робити укол у вену безболісно і так швидко, що не встигнеш злякатися. Зазвичай лікарський препарат вводиться у вену ділянці ліктьового згину. Якщо не вдається знайти наповнені кров'ю вени на цій ділянці, тоді для уколу беруть інші вени, що знаходяться на тильній стороні кисті. Ліки не вводять у вени на ногах з тієї причини, збільшується загроза утворення тромбу. Алгоритм правильного виконання уколу містить такий порядок дій:
- Шприц береться правою рукою, канюля голки дотримується вказівним пальцем.
- Циліндр шприца стискається іншими пальцями руки.
- Знову пальпується вена, місце майбутнього уколу обробляється новим тампоном, ліва рука фіксує шкіру.
- Пацієнт стискає кулак.
- Рука тримає шприц майже паралельно (під кутом 15 градусів) місцю уколу, голка - зрізом вгору.
- Робиться прокол, голка проходить на одну третину між шкірою та веною, далі проколоти стінку вени, ця дія контролюється відчуттям «провалу».
- Злегка протягнути поршень шприц, з'явиться в циліндрі кров, що доводить наявність голки у вені.
- Знімається джгут, кулак розслабляється
- Повторна перевірка голки у відені.
- Повільне введення ліків, частина препарату залишається в циліндрі - не вводиться.
- Шприц витягується, накладається ватний тампон зі спиртом, руку зігнути.
- У зігнутому положенні потримати руку 5 хвилин, не з'явиться синець.
Укол внутрішньовенно собі
Порада. «Дуже важливо у житті, коли ти можеш допомогти сам собі у складній ситуації. Ніхто не дає страховки, що тобі не потрібно ставити укол у вену самому. Однозначно потенційна втіха в них — твої сили, твої навички та впевненість».

Внутрішньовенний укол у домашніх умовах вселяє такий страх, але насправді з ним легко справляються, якщо немає іншого виходу. Розбірливий алгоритм введення ліків та правила прописані в інструкції до нього. Внутрішньовенний укол представляє допомогу організму, що залежить від швидкості введення лікувальних засобів. Введення струминних засобів забороняється, якщо ці ліки треба капати. Не дозволяється ставити надмірно високу швидкість капання ліків, які капаються. Обов'язково рекомендується читати інструкцію. На початку самостійних маніпуляцій із внутрішньовенними уколами подивитися, як це робить медсестра.
Алгоритм складових частиндля внутрішньовенної ін'єкції:
- Ампула із ліками.
- Одноразовий шприц в упаковці.
- Голка в упаковці.
- Ватка змочена спиртом.
Правила та алгоритм підготовки до уколу:
- Вимити руки.
- Упаковка із шприцем відкривається з боку поршня.
- У вертикальному положенні ампула з лікарською речовиною струшується.
- Робиться надпил у вузькому місці ампули пилочкою, що лежить у кожній упаковці ліків.
- Змоченою спиртом ваткою протирається ампула та відламується її кінчик.
- На шприц одягається голка.
- Голку зі шприцем, перевернутим дном до верху, поміщають у ампулу.
- Ліки з ампули потрапляють у шприц при невеликому пересуванні поршня у ваш бік.
- Голка витягується з ампули і на неї надівається ковпачок.
- Для видалення маленьких повітряних бульбашок слід у шприц набрати трошки повітря і нігтем постукати, утворюється один великий міхур повітря, що легко видавлюється поршнем.
Прості та зручні голки з індикатором попадання у вену для уколів. Такого типу голки практикуються в адаптерах для забору крові під час застосування вакуумних пробірок. При проколюванні вени у пластиковий сегмент надходить кров, це добре видно.
Алгоритм уколу включає підготовку до уколу і запровадження цілющих коштів. Перед уколом руку перетягнути джгутом вище ліктьового згину. Щоб забезпечити доступ до вені під лікоть підсунути згорнутий рушник, тоді рука в ліктьовому згині випрямиться. Повільно відбувається набухання вени. Для прискорення цього явища потрібно попрацювати кулаком та притиснути пальці до долоні. Іншою рукою рекомендується трохи поплескати по венах, які підходять для ін'єкції. І тут вони позначаються чіткіше. Тому вибір зупиняється на відносно довгій і розпухлій ділянці вени, тому що в нього легко ввести голку. Не нехтувати стерильністю - протерти спиртом цю ділянку руки.
Чим для дилетанта відрізняється укол у вену від внутрішньом'язового чи підшкірного? Ставиться він у два етапи. На першому – робиться прокол шкіри, на другому – вени. Натреновані медсестри поєднують ці етапи в один крок. Але новачки спочатку проколюють шкіру, потім шукають голкою вену і протикають її. Виконання уколу проводиться розташованою зрізом догори голкою. Після проколу вени джгут знімається, кулак розтискається.
 Як зробити укол самому собі: правила процедури
Як зробити укол самому собі: правила процедури


